Services d'urgences
Médecin de garde
116 117
Pharmacie de garde
32 37
Dentiste de permanence
02 35 15 81 27
SOS main
144
URGENCES VITALES
SAMU
02 32 88 89 90
02 32 88 11 11
Un tiers des patients ne pouvaient pas bénéficier du traitement de base. Face à cet important nombre, en 1985 le Pr Alain Cribier développe une première technique : la dilatation valvulaire aortique par ballonnet. Or, cette technique reste associée à un nombre de récidive élevé. Avec son équipe, il va donc décider de compléter la dilatation en implantant un stent. C’est en 1993 qu’il fera des tests post mortem sur des patients décédés de rétrécissement aortique. Cette implantation permettait de maintenir la valve ouverte de façon satisfaisante.
Lors de sa demande de financement dans le monde entier, le projet était décrit comme étant « le projet le plus stupide jamais proposé ». N’arrivant pas à obtenir de financements, c’est ainsi qu’il décide en 1999 de créer une startup avec deux ingénieurs aux USA. C’est en Israël, en 2000, que les premiers prototypes ont vu le jour. Puis, le 16 avril 2002, la première implantation chez l’homme a été faite au CHU à Rouen après qu’une centaine d’implantations valvulaires ont été réalisés sur des brebis.
Réalisée sous anesthésie locale, cette opération a suscité un enthousiasme considérable dans le milieu médical. En 2004, la start-up PVT est acquise par la compagnie Edwards Lifesciences, la plus expérimentée au monde dans le développement des bioprothèses. Des progrès technologiques très importants sont réalisés permettant notamment une « mise en place » beaucoup plus simple de la valve.
Aujourd’hui, 1 250 000 patients ont été implantés dans le monde avec 95% de succès d’implantation de la valve.
Similaire à d’autres procédures cardiaques plus connues, comme l’implantation de stents, l’implantation d’une valve aortique percutanée repose sur :
Un cathéter (tube creux) est inséré en passant par une artère (le plus souvent fémorale, au niveau de l’aine) ;
Une nouvelle valve est insérée à l’aide du cathéter, en s’assistant d’équipements d’imagerie spéciaux.
Les patients bénéficient d’une légère sédation durant l’intervention qui dure environ 1 heure et ne ressentent aucune douleur. Étant donné que chaque patient est différent, c’est votre médecin qui déterminera si vous devez être totalement endormi(e) ou pas lors de l’intervention.
Lorsque vous êtes insuffisant cardiaque, cela signifie que votre cœur n’est plus capable de fonctionner de manière suffisante pour assurer pleinement le fonctionnement de votre corps.
Pour compenser ce défaut de fonctionnement, votre cœur va chercher à compenser en fournissant d’autant plus d’effort pour acheminer le sang vers votre corps. C’est pour cela, que vous pouvez vous sentir fatigué(e) ou essoufflé(e). Sur le long terme, cet excès d’effort peut avoir des conséquences sur l’état de votre cœur.
Il existe plusieurs causes à l’insuffisance cardiaque, souvent due à un antécédent cardiaque :
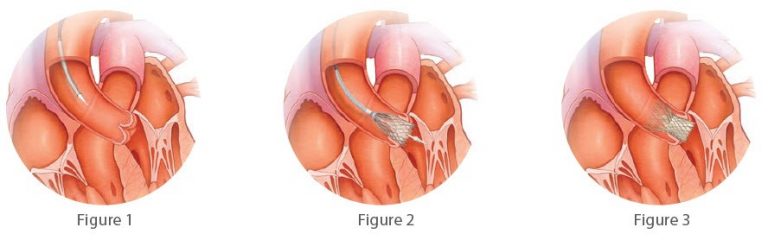
Le médecin fait une petite incision dans l’aine, puis insère un introducteur (un tube creux et long) dans l’artère fémorale et monte ensuite un guide jusqu’au cœur.
Grâce à un équipement spécial d’imagerie permettant de visualiser vos artères, un cathéter dans lequel est inséré la valve artificielle est acheminé jusque dans le cœur.
En utilisant à nouveau l’équipement spécial d’imagerie, le médecin positionne la valve artificielle, à l’endroit même où se situe la valve aortique malade (fig. 2). En fonction du type de valve utilisée, un ballonnet pourra être utilisé pour déployer la nouvelle valve ou elle pourra aussi s’ouvrir comme un parapluie au milieu de l’ancienne valve.
La nouvelle valve implantée se met en marche immédiatement. Le médecin réalise un test pour vérifier que la valve fonctionne correctement.
Le cathéter est retiré, la petite incision dans l’aine est fermée : l’intervention est terminée (fig. 3).
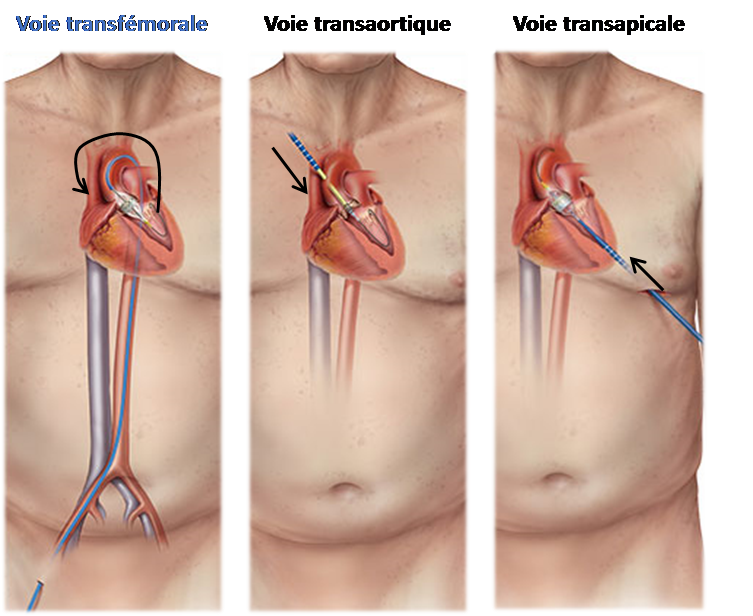
Plusieurs voies d’abord sont possibles pour insérer le cathéter, la voie transfémorale étant privilégiée :
La voie transfémorale (voie la plus fréquente): le cathéter est introduit par une artère fémorale, une petite incision étant réalisée au niveau de l’aine. Cette voie ne peut toutefois être utilisée que si le calibre et la qualité des artères fémorales sont suffisants.
Les voies sous-clavière ou transaortique (dites voies hautes) : le cathéter est introduit par une artère ou l’aorte, une petite incision étant réalisée au niveau de la clavicule ou du sternum. Le reste de la procédure est identique.
La voie transapicale : le chirurgien réalise une petite ouverture sous le sein gauche pour pouvoir exposer la pointe du cœur (l’apex). Une aiguille est introduite dans le cœur pour permettre l’introduction du cathéter. Le reste de la procédure est identique.
Les voies sous-clavière et transapicale sont réalisées sous anesthésie générale, tandis que la voie transfémorale est faite sous anesthésie locale.
Plusieurs types de bioprothèses ou valves artificielles peuvent être utilisées. Ces valves sont fabriquées à partir d’un tissu biologique d’origine animal. Elles reproduisent la forme d’une valve, et sont fixées à l’intérieur d’un grillage métallique en forme de tube ou de corolle.
Le choix de la voie d’insertion ainsi que le modèle de valve utilisé seront discutés par les médecins pour choisir la solution la plus adaptée à votre cas.

Valve aortique percutanée : Pr Alain Cribier
Valve aortique percutanée : Pr Hélène Eltchaninoff, chef du service de cardiologie
Services d'urgences
116 117
32 37
02 35 15 81 27
144
SAMU