Services d'urgences
Médecin de garde
116 117
Pharmacie de garde
32 37
Dentiste de permanence
02 35 15 81 27
SOS main
144
URGENCES VITALES
SAMU
02 32 88 89 90
02 32 88 11 11
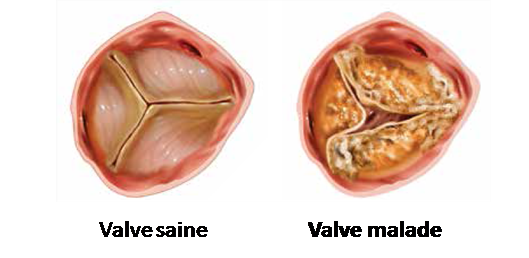
Le rétrécissement aortique touche la valve aortique, située entre le ventricule gauche et l’aorte. Le rôle de cette valve est primordial car elle permet de faire circuler le sang riche en oxygène du cœur vers le reste de l’organisme.
Le rétrécissement aortique touche préférentiellement la personne âgée de plus de 75 ans mais peut survenir plus tôt en cas de malformation de la valve (bicuspidie, soit 2 feuillets au lieu de 3).
Des dépôts de calcium se forment progressivement sur la valve, gênant l’ouverture des feuillets et le passage du sang du ventricule gauche vers l’aorte.
Le rétrécissement aortique peut être acquis ou congénital :
Acquis
Congénital :
Quand la valve possède 2 feuillets (bicuspidie) au lieu de 3 (tricusipidie), elle « vieillit » plus vite.
Les symptômes surviennent avant tout à l’effort :
La seule façon de traiter le rétrécissement aortique est de remplacer la valve malade. Avant d’envisager le traitement du rétrécissement aortique, le patient est adressé pour une coronarographie. Cet examen permet de confirmer la présence du rétrécissement aortique et de confirmer l’indication de traitement. Au cours d’une réunion de concertation pluridisciplinaire (cardiologues et chirurgiens cardiaques), il sera déterminé la technique de traitement :
Depuis les années 60, le remplacement de la valve aortique est pratiqué par les chirurgiens cardiaques. Cependant, de nombreux patients, trop âgés ou trop fragiles pour subir une intervention à cœur ouvert, ne pouvaient être traités.
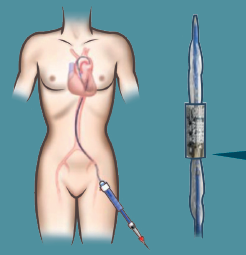
C’est pour palier à ce manque de solution thérapeutique, le Pr Alain Cribier (chef du service de Cardiologie de 1997 à 2010) a mis au point une intervention de remplacement de la valve aortique par voie percutanée et sous anesthésie locale : le TAVI (Transfemoral Aortic Valve Implantation ou Implantation d’une valve aortique par voie transfémorale).
La première implantation d’un TAVI a eu lieu le 16 avril 2002 au CHU de Rouen.
En amont de l’intervention, un ensemble d’examens seront réalisés en hôpital de jour :
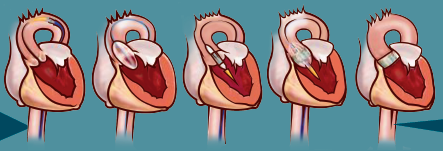
A l’aide d’un cathéter (tube creux), la valve est introduite par le pli de l’aine dans l’artère fémorale sous anesthésie locale.
La nouvelle valve est amenée jusqu’à la valve malade. Elle est ensuite minutieusement déployée. La valve malade est alors refoulée contre les parois de l’aorte et la bioprothèse est alors immédiatement fonctionnelle.
L’intervention dure environ 1h. Les patients bénéficient d’une légère sédation durant l’intervention qui dure environ 1 heure et ne ressentent aucune douleur.
L’intervention nécessite une hospitalisation d’environ deux à trois jours.
Après l’implantation de la valve aortique percutanée, le patient est hospitalisé dans l’unité de soins intensifs de cardiologie pour 24h minimum.
Après l’intervention, le patient est rapidement mobilisé. Il est levé dans les 6h afin de ne pas perdre en autonomie.
Une échocardiographie est réalisée le lendemain de l’intervention afin de vérifier le bon fonctionnement de la valve.
Si le patient ne présente aucune complication, le retour à domicile peut se faire directement après le séjour dans l’unité de soins intensifs. Si une surveillance prolongée est nécessaire, le patient est hospitalisé en unité de Soins Continus (unité Laubry).
A la sortie de l’hôpital, le patient devra continuer à prendre les médicaments auront été prescrits los de son hospitalisation.
Un suivi régulier par le cardiologue traitant est indispensable. Un contrôle par échocardiographie du bon fonctionnement de la valve devra être réalisé 1 mois après l’intervention puis tous les ans.
Pour éviter tout risque d’infection, une bonne hygiène dentaire ainsi qu’un suivi régulier par un dentiste sont souhaitables.
En l’état actuel de nos connaissances, et compte tenu de l’état clinique du patient, la mise en place de cette valve apparaît comme être la meilleure solution envisageable pour améliorer les symptômes et diminuer de façon plus durable les risques de la maladie.
Les bénéfices attendus de ce geste thérapeutique sont :
Services d'urgences
116 117
32 37
02 35 15 81 27
144
SAMU