Protocole de prise en charge des patients atteints de BPCO suite à l’exposition aux fumées de l’incendie de l’usine Lubrisol©
Préambule : les conseils contenus dans ce document ont été rédigés le 26/09/19 par l’équipe de pneumologie du CHU de Rouen en accord avec le service d’accueil et des urgences. Il s’agit de recommandations qui s’appliquent de façon générale après exposition à des irritants et des fumées d’incendie sans toxicité spécifique immédiate. Ils ont été rédigés à l’attention des praticiens de médecine générale et des pneumologues libéraux en l’absence de connaissance de la composition exacte des fumées de l’incendie.
En cas de gêne oculaire et ou rhinopharyngée isolée ou associée à des signes respiratoires prescrire larmes artificielles en collyre à la demande et lavages de nez au sérum physiologique.
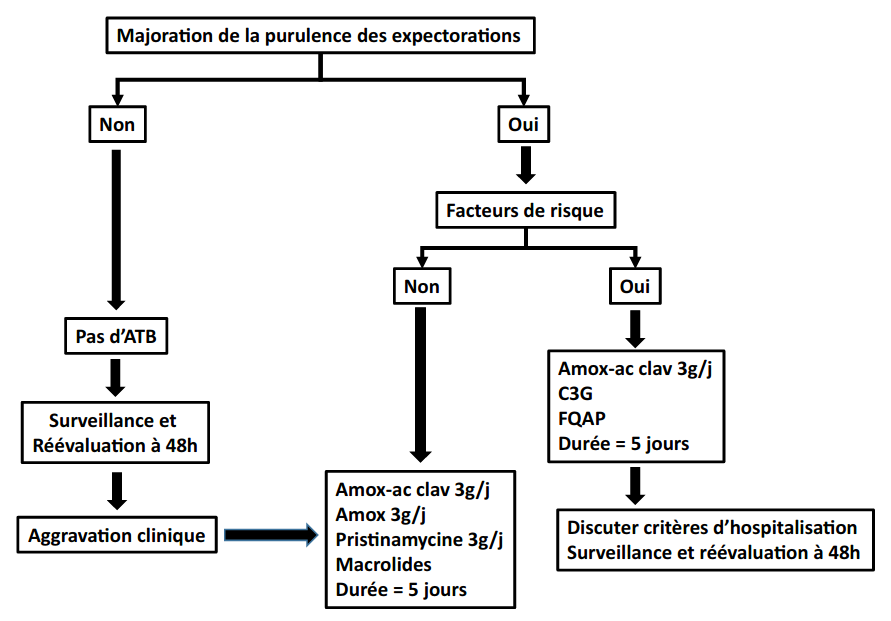
En cas de signes respiratoires majorés depuis plus de 24h chez un patient connu pour être atteint de BPCO (dyspnée, toux, sibilances, majoration des sécrétions bronchiques, oppression thoracique), la conduite à tenir conseillée devant une exacerbation est la suivante :
Examen clinique
- Auscultation pulmonaire : recherche de ronchis, crépitants diffus ou en foyer.
- Recherche de comorbidités : coronaropathie, insuffisance cardiaque, HTA, anxiété, dépression, ostéoporose, diabète, dénutrition, cancer bronchique
- Identifier un éventuel encombrement bronchique important, une aggravation rapide de la dyspnée
Investigations
- Saturation transcutanée en oxygène (SpO2). Une SpO2 ≥90 % en air ambiant, traduit une oxygénation suffisante malgré l’exacerbation
- Radiographie thoracique si arguments cliniques de pneumonie, signes de gravité ou évolution défavorable
- BNP et NT-proBNP si doute sur un œdème cardiogénique (valeur prédictive négative).
- Il est inutile de réaliser de façon systématique : examen cytobactériologique des crachats, électrocardiogramme (sauf si fréquence cardiaque < 60/min ou > 100/min), Bilan sanguin sauf si contrôle de comorbidité (diabète, insuffisance rénale), incertitude diagnostique : dosage des D-dimères (éliminer une embolie pulmonaire), dosage du BNP (éliminer une participation cardiaque).
Traitement
- Bronchodilatateurs inhalés (SABA/SAMA) de courte durée d’action (aérosol-doseur, nébulisations si disponible) : multiplier les prises autant de fois que nécessaire, vérifier la façon d’utiliser l’aérosol-doseur
- Poursuivre traitement pharmacologique inhalé de fond, sans modification des doses
- Pas d’indication à une corticothérapie par voie nébulisée
- Corticoïdes systémiques au cas par cas (non systématique) : 0,5 mg/kg (max 40 mg/j) pendant 5 jours, sans décroissance de dose, chez les patients ne s’améliorant pas sous traitement bronchodilatateur.
- Antibiothérapie : selon l’algorithme ci-dessous.
- Pas d’indication à une kinésithérapie respiratoire hormis si encombrement abondant.
- Revoir le patient à 48h. Si aggravation dans l’intervalle des 48h, prévenir le patient qu’il doit consulter en urgence.
Critères d’hospitalisation/recours au SAU en cas de BPCO
Terrain
- Âge > 70 ans
- Patient isolé socialement
- État général altéré
- Sévérité de la BPCO sous-jacente
- Arythmie récente
- Oxygénothérapie de longue durée
- Comorbidités sévères, AOMI, Pontage coronarien
- Échec du premier traitement
Clinique
- SpO2< 90 %
- Flapping
- Fréquence cardiaque > 110/min
- Cyanose
- OMI
- Majoration de la dyspnée de base (mMRC 3 à 4)
- Respiration paradoxale et/ou mise en jeu des muscles respiratoires accessoires
- Confusion/troubles de conscience